DSPCはシニアや障害者福祉・地域コミュニティ作りを推進
佐中 孜氏TSUTOMU SANAKA
DSPCは「医療法人社団・靭生会・メディカルプラザ市川駅」院長の
佐中孜(さなか つとむ)氏をお訪ねして、代替医療・統合医療に焦点を当て
認知症問題と重ね合わせ、2025年問題を踏まえた医療の姿勢をお伺いしました。

【プロフィール】
佐中 孜(さなか つとむ)
<江戸川病院グループ>
・社会福祉法人仁生社
江戸川病院生活習慣病CKD センター長
・医療法人社団靱生会
メディカルプラザ市川駅院長
メディカルプラザ篠崎駅西口副院長

・日本大学医学部客員教授
・東京女子医科大学医学部前教授
・和洋女子大学家政学部前教授
・生活習慣病コーディネーター協会代表理事
・ヘルシーエイジング学会理事
<認定医・認定専門医等>
日本内科学会、日本腎臓学会
日本糖尿病学会、日本透析医学会
日本アフェレーシス学会、日本東洋医学会
日本臨床栄養学会、日本病態栄養学会
DSPC インタビューの焦点
我が国では、現代西洋医学が主体(保険診療)とされ、医師が使えるのは
保険診療で認められているものだけですが、西洋医学だけの治療に限界を感じ
何か補足するものがないかと感じた時、症状の緩和や完治への可能性を求めて
あくまでも「現代西洋医学を補う医療」として、さまざまな伝統医学や療法を
見直そうという考えの医師が増えています。
その一例として、鍼灸・気功・アロマセラピー・アーユルヴェーダなど
現代西洋医学以外の医療は「代替医療」と呼ばれています。
これらは、現代西洋医学を否定するものでは無く「補って完成させる医療」という
意味から「補完代替医療」とも言われていますが、保険診療としては認められず
制度上、保険診療と保険適用外の医療を混合させる診療(混合診療)は出来ません。
そこで「統合医療」という表現が使われるようになりました。
統合医療は、現代西洋医学とそれ以外の医療の両者が含まれ、現代西洋医学を主体として
どうやってそれ以外の医療を応用するか?どうやって活かすか?を考え組み立てる事で
これは、かなり高度な経験や実績を基にした判断が必要とされています。
「私は、個別医療と呼んでいます。」
保険診療・自由診療(自費診療)の両者が大型複合施設として運営されている
「メディカルプラザ市川駅・健美齢」、これは院長の豊富な経験と実績から
裏付けられる施設と思いますが、代替医療・統合医療に対して
どのようなお考えでしょうか?

人にとって何より大切な事は、健康に暮らす事です。
生活習慣病・腎臓病の専門医として多くの患者さんに
接して来ましたが保険診療以外は認められませんから
患者さんの病状によっては保険診療で治してあげられ
ない、諦めなければならない場合も多々あります。
そうした時に、保険診療でまかない切れない部分を
フォローするために、ひとり一人に合った医療を
提供し、可能性を見出してあげたいと考えるのです。
十人十色、千人千色、個々の体質は皆違います。
医療も、それら全てに出来る限り適合させたいと思っています。
その意味で、代替医療・統合医療は従来型の医療の発展型であり、
間口、奥行きともに広がった医療に繋がると考えており
これらを総称して、私は「個別医療」と呼んでいます。
自由診療(自費診療)のための医療ではありません。
但し、当然、自由診療(自費診療)も含まれてきます。
しかし、法的に混合診療は認められないこともあって、あくまでも治療手段は
保険診療を基本にして足りない部分を補完する(補う)目的で患者さんの
生活環境・体質などを考慮し、本人の希望・要望を聞きながら出来るだけ
全ての角度から情報提供します。
選択の主導権は患者さん本人にあります。
無論、保険診療だけで治せる病状に、やみくもに自費診療をお勧めする事はありません。
例えば、保険診療の治療に加えて弱った体力を補うために、ヨガ・アロマテラピー・気功などを
始めてから全身の血行が良くなり、治療効果が高まるということです。
人によって合う・合わないが有り、効果はまちまちですが、薬と違って副作用の心配も無いことから
経過を見ながら手段を変えるなど、フォローアップしていきます。
完治後も、取り戻した健康を維持していくために、継続をお勧めすることは有ります。
「結果オーライ!良くなれば、めでたし、めでたし」という言葉につきますが、とにかく健康を
取り戻して欲しい、完治してからも健康な状態を持続させて欲しいと願っています。
個別医療の一例「オーソモレクラー栄養療法」とは?
佐中院長の専門分野で、個別医療として実施されている療法をご紹介して頂けますか?
元々の私の専門は「慢性腎臓病」を治す。寛解させる
こと、透析療法回避です。そのために基本となるのは
食事療法、薬物療法です。食事療法は、低タンパク
減塩食を励行することが推奨されていますが、誰もが
同じように効果が有る訳ではありません。
その人に合った栄養素、例えば、アルギニン・トリプ
トファンと言った、20種類以上もあるアミノ酸までも
考えた食事療法の実行を習慣化する必要が有ります。
これを私は「オーソモレクラー栄養療法/Ortho-
Molecular Nutrition Therapy」と呼んでいます。
代表例を示しましょう。
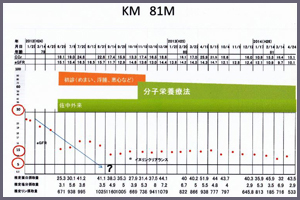
上の図の縦軸は腎機能(eGFRと呼びます)、横軸は日にちの経過です。
eGFRの正常値は100(ml /分)です。
eGFRが5ml /分になると腎代替療法(血液透析)が必要になります。
↑図をクリックすると、詳しい画像が見られます。(PDF:283KB)
この患者さんは、急速に腎機能が悪くなりながら、私の外来にお出でになりました。
このままですと「?マーク」のついた時点、すなわち外来受診から4ヶ月後には腎代替療法
(血液透析)を始めなくてはいけなくなりそうでした。
症状も、めまい、気分不快、全身浮腫なども著明でした。
そもそも、腎機能不全をもはや回復させることは不可能と言われる腎機能(eGFR)が
15〜17ml /分にも低下した状態で、私の外来にお出でになったのです。
それでも薬剤を変更するなど工夫を凝らしました。
お蔭で、多少は腎機能の悪化速度は和らぎました。
しかし、はかばかしくなく、通常ここまでくると、悪化の一途をたどると言われていますが
この患者さんの場合も例外ではなくeGFRは15ml /分から10ml /分へと低下してしまいました。
そこで、患者さんの希望もあり、改めて「オーソモレクラー栄養療法/Ortho-Molecular
Nutrition Therapy」的な視点から患者さんの病状を解析し、アミノ酸バランスの不適切な部分を
解明し、それに合った治療を開始しました。その結果、この図にようにeGFRは10〜12ml /分を
維持し既に2年が経過しています。eGFRを元に戻すことは出来なくても、この値を維持すれば
透析療法の回避につながるのです。
「慢性腎臓病/CKD」 詳しい内容はコチラ(メディカルプラザ市川駅/CKDのページ)
自由診療施設「健美齢/けんびれい」
「健美齢(けんびれい)」では、鍼灸・気功・ヨガ・アロマテラピー
カイロプラクティック・美容外科・健美齢プログラム・ビタミンC点滴
サプリメントなど、豊富なメニューが揃っていますね。

補完医療(鍼灸・気功・ヨガ・アロマテラピー
カイロプラクティック)、アンチエイジング、美容
などのカテゴリになりますね。
補完医療については、先ほど述べましたように、保険
診療を中心に治療を行いますが、薬ばかりではなく
違う方法で健康になってもらいたいですし患者さんが
選択できる医療の提供を目指したいと考えています。
『健美齢』のご案内はコチラ(外部リンク/健美齢)
【健美齢 けんびれい】自由診療部門(健康保険適用外)
・鍼灸(はり)・アロマテラピー・気功・カイロプラティック
・美容外科(美容皮膚科)・運動療法・ヨガなどを行っています。
「病気の治療」から「病気の予防」へ、予防医療について
これからの医療に対する考え方は「病気になってからの治療」から
「病気にならないように予防する医療」と言われておりますが
医療機関は、どのように捉えていますか?

「予防医療」に関しては、健康保険は使えません。
予防医療の必要性は分かっていても、保険診療以外の
ものは認められていませんから、医師や医療機関が、
どう対処するかは難しいところです。
一例として「マイコプラズマ感染症」という病気が
あります。風邪をひいて熱や咳が長引き、検査の結果
「マイコプラズマ」という病原菌が原因だったという
ことが分かり、これは保険診療の範疇なので健康保険
が適用され、抗生物質の投与などで治療します。
感染症」があります。「自己免疫症候群・疲れやすい・うつ・なまけ症」といわれる症状に関係する
ことが分かっていますが、病気として表に出ませんから、仕事を休みがち・仕事が長続きしない等で
会社をクビになるという、本人にとって辛い結果をもたらします。
日本人では、30代〜40代の年齢に見受けられます。
これに気づいて検査を受けられれば良いのですが、検査・治療費は保険適用外なので自費となります。
患者さんにとって必要なことの情報提供が出来る、選択肢を持たせてあげられる医師や医療機関が
もっと増えて欲しいと思いますね。
2025年問題、認知症患者の増加
認知症にはどういった種類が有るのでしょうか?

認知症には・・・
アルツハイマー型認知症(AD)
レビー小体型認知症(DLB)
脳血管性認知症(VD)、その他があり
それぞれ、全体の60%(AD)、10%(DLB)
20%(VD)、10%(その他)を占めます。
その他には、頭側頭型認知症(ピック症)
慢性硬膜下血腫、正常圧水頭症、
甲状腺機能低下症などがあります。
ここで問題は、MCI(Mild Cognitive Impairment)と呼ばれる軽症の記憶障害でして
アルツハイマー型認知症、脳血管性認知症の予備軍である可能性があります。
これを認めないという立場の医師もおりますが、アルツハイマー型認知症が20年、30年の
期間を経て顕在化するという事実を考えれば、無視できない病状です。
特に、糖尿病、高血圧、高脂血症、動脈硬化症などの生活習慣病は、その温床になって
いることが明らかになって来ています。
認知症は生活習慣病の終末
2025年では、認知症患者が今の2倍に増加すると予想されています。
認知症はどういったプロセスで起こるのでしょうか?
認知症は2025年の大きな問題ですね。
私は「慢性腎臓病」が専攻なのですが、生活習慣病(成人病)から慢性腎臓病になり
更にMCI(軽度認知機能障害)を含めた認知症になる確率は非常に高く
「認知症は生活習慣病の終末像」と言えます。
生活習慣病に至るには、必ず原因が有り、さかのぼって考えます。
病気の根本は、日常生活の積み重ねから発症するもので
「正しくない生活習慣→生活習慣病→成人病→腎臓病→認知症」

例を挙げれば・・・
糖尿病の4人に1人が認知症になっています。
メタボ(メタボリック症候群)は予備軍です。
20代〜30代の糖尿病(若年性糖尿病)の人が
腎臓病に進行すると、その50%が75歳頃には
認知症になります。
透析患者は、統計上もっと早くなります。
また、病気に関係なく、後期高齢者の50%が
認知症予備軍、ロコモティブ症候群(運動器
症候群)の方は寿命が短いと言われています。
医師・医療機関は、日本の医療制度に準じているため、保険診療を軸足にして治療しますから
治しきれないもの、諦めざるをえないもの、他の症状が有る時には投薬出来ない場合も有ります。
このままで良いのか? その手前でくい止めることは出来ないか? という考えに至った時
治療や予防の可能性の武器(選択肢)が有れば、患者さんに情報を伝えてあげられ、
それこそ、患者さんひとり一人の状況に沿った「個別診療」の意義が有ると考えます。
なぜ、認知症になるのでしょうか?
認知症には、どのような原因が挙げられるのでしょうか?
「アルツハイマー型認知症」は、アミロイドβの蓄積と異常リン酸化タウ蛋白による
神経原線維異常が原因で、特に「海馬」と呼ばれる部分で起きています。
記憶障害(もの忘れ)から始まる場合が多く、他の主な病状としては、段取りが立てられない
気候に合った服が選べない、薬の管理が出来ないなどの病状が出てくるのです。
「脳血管性認知症」は、脳梗塞や脳出血、脳動脈硬化などによって、一部の神経細胞に
栄養や酸素が行き渡らなくなり、神経細胞が死んだり神経のネットワークが壊れたりする。
記憶障害や言語障害などが現れやすく、アルツハイマー型と比べて早いうちから歩行障害も出て来ます。
「レビー小体型認知症」は、大脳皮質全般に「レビー小体」という特殊なタンパク質の
固まりが出現することが原因で、幻視や筋肉のこわばり(パーキンソン症状)などを伴います。
「前頭側頭型認知症」は、脳の前頭葉と側頭葉の神経細胞の破壊が原因であり
会話中に突然立ち上がる、万引きをする、同じ行為を繰り返すなど性格変化が現れ
反社会的な行動をとるようになります。
認知症になる可能性の有無・手がかりを知る方法は?
認知症の可能性を知るには、どんな方法がありますか?
「認知症サミット」が開催されるなど、認知症問題は日本だけでなく、世界共通の問題です。
認知症は、さまざまな要因による脳の機能低下、海馬の委縮によって起こります。
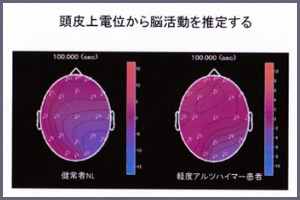
認知症の診断として、保険対象外ですが「MME式」
「長谷川式認知症スケール」などの質問応答式による
検査、「MRI(血管性疾患の場合のみ保険適用)」
その他に認知症の早期発見、早期対処を目的とした
脳波検査の方法で「脳電位解析」があります。
頭皮上電位から得られた数値を「脳機能活性度」
としてグラフ表示することにより、脳活動を推定
することができます。
↑図をクリックすると、詳しい画像が見られます。(PDF:146KB)
「脳電位解析」あなたの脳波は、緑?黄色?赤?
「脳電位解析」とは聞き慣れない言葉ですが、どのような検査なのですか?
「脳電位解析」は、脳波を分析して、その値を数値化して画像に表したものです。
正常な脳波値から異常な脳波値を差し引き、「0」に近ければ正常です。
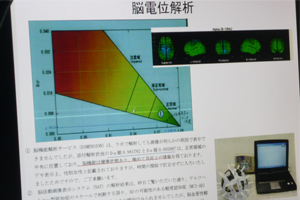
正常であればグラフの「緑色」領域に示されます。
その次が、要注意「黄色」の領域です。
マイナス値が「0」から離れるほど異常「赤色」の
領域に示され、認知症や脳疾患になる可能性が高い
という意味になります。
この検査は、保険診療の対象外ですので健康保険が
使えませんが、数値で結果が出ますので、予防や
早期対処に役立つ検査です。
↑図をクリックすると、詳しい画像が見られます。(PDF:230KB)
この検査は課題もあります。被験者の個人情報(カルテ)管理を徹底しないと
漏えいした場合、デマ・うわさなど発生し、本人にとってマイナスになってしまいます。
認知症にならないために
成人病が認知症に関与している怖さが分かりましたが
この「脳電位解析」検査のお話を伺うと・・・
健康だから認知症にならないとも言えないですね。
元気な時は「自分は大丈夫」と考える人は多いものです。
認知症は、重症化すると全てを忘れてしまいます。自分の意志も伝えられなくなります。
正常な脳波が出ることは、脳が正常に働いていることですから、良い状態を持続させるために
日常生活で努力が必要ですね。
例えば、携帯電話の便利な登録機能のおかげで、電話番号を覚えなくなり
ワープロ・パソコンの普及で文字も書かなくなって来ました。
携帯電話に頼らず番号を覚える、手書きの手紙を書くなど
とにかく記憶する機会を増やすことが大切です。私も実践しています。
そして、会話(おしゃべり)の機会を作ることです。
気功やヨガなど適度な全身運動、アロマセラピーでは香りによる嗅覚から脳の刺激や
皮膚から作用させるトリートメントマッサージ、瞑想で心を落ち着かせるなど
こういった日常生活の提言も「個別医療(統合医療)」になります。
これからの医療の在り方について
最後に、これからの医療の在り方についてのお考えをお願い申し上げます。

医療予算は30兆円を越し、認知症・介護など
高齢者対策も含めて、医療の在り方が問われる
時代になりました。
我が国は、保険診療(現代西洋医学)を主体に
した医療体制ですが、視野を広げ「統合医療」
への意識を持ち、患者さんにとって必要な事の
情報提供が出来る場所、患者さんに選択肢を
持たせてあげられる医師や医療機関がもっと
増えて欲しいと思います。
「メディカルプラザ市川駅・健美齢」をもっと詳しく知る
【名 称】メディカルプラザ市川駅/健美齢
【所在地】〒272-0034 千葉県市川市市川1-4-10 ダイエー市川店9階(JR市川駅北口)
【連絡先】TEL 047-326-3500
【外部リンク】URLをクリックすると別ウィンドウが開きます。
公式ホームページ http://ckd-plaza.com/
佐中院長のごあいさつ、詳しいプロフィール http://ckd-plaza.com/about/
「慢性腎臓病/CKD」を詳しく知るページ http://ckd-plaza.com/ckd/
「自由診療施設/健美齢」のご紹介 http://medical-plaza.org/kenbirei/
佐中院長、最新の著書
『CKD早期発見・治療ベストガイド 寛解につながる慢性腎臓病へのアプローチ』
http://ckd-plaza.com/about/books/
DSPC所在地
〒130-0021
東京都墨田区緑3-3-8-705
E-Mail:info@dspc2007.com